ملف كـامل عن نمــو الطفل
نمو وتطور الطفل Infant growth & development
الشهر الأول
يبتسم

الشهر الثاني
يصدر أصواتا

الشهر الثالث
يرفع رأسه

الشهر الرابع
يتحكم بيديه

الشهر الخامس
يتقلب

الشهر السادس
يجلس

الشهر السابع
يحبو

الشهر الثامن
يمسك

الشهر التاسع
يقف بمساعدة

الشهر العاشر
يمشي بمساعدة

الشهر الحادي عشر
يقف بنفسه
الشهر الثاني عشر
يمشي بنفسه

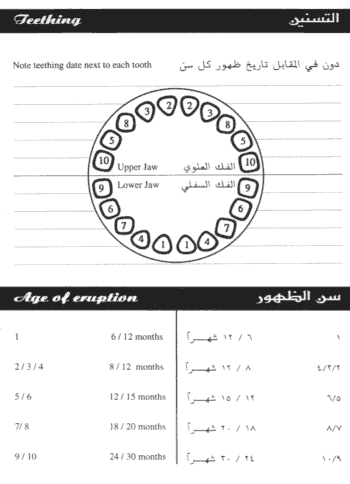
التسنــــــين
التهاب البلاعيم (التهاب البلعوم أو الحلق) Pharyngitis
إن أغلب الأطفال الذين يراجعون العيادات الخارجية في المستشفيات أو المراكز الصحية ، وهم يعانون من حرارة مع
وعكة صحية ، يقال لهم بأن عندهم ( بلاعيم )..!!
ترى .. فما حكاية البلاعيم هذه !؟ وما الذي يعنيه أطباؤنا الأعزاء من هذا
المصطلح !؟ وهل صحيح بأنها هي سبب المرض في كل هذه الأعداد الهائلة من
الأطفال !!!؟
في الحقيقة : إن التهاب اللوذتين ، أو البلعوم ، عند الأطفال ، هو جزء من
مجموعة التهابات تطال الأعضاء التنفسية العلوية ، ابتداء من الأنف إلى
الحلق
والبلعوم واللوذتين وحتى القصبات الهوائية ..إلخ
ونحن عندما نقول : التهاب البلعوم الحاد مثلا ، إنما نعني به التهاب
المجاري التنفسية العلوية هذه ، مع تركز الإصابة في منطقة الحلق Throat .
وعندما
نقول : التهاب اللوذتين الحاد ، فإنما نعني به ما سبق ،
مع تركز الإصابة في منطقة اللوذتين الحلقية Faucial Tonsils .. وهكذا…
وعلى هذا الأساس نقول : بأن التهاب البلعوم الحاد ، أو التهاب اللوذتين
الحاد ، إذا كانا هما المقصودان ، أحدهما ، أو كلاهما ، بمصطلح ( بلاعيم ) ،
فهما
غير شائعين عند الأطفال تحت السنة الأولى من العمر.
والصحيح : أن التهاب البلعوم الحاد ، هو مرض الأطفال في سن المدرسة ، حيث
يبلغ قمة حدوثه في عمر 4-7 سنوات ، ويستمر خلال مرحلة الطفولة
والشباب ، وهو إن حدث في الطفل فلا علاقة له البتة باللوذتين ، بمعنى : أن
وجود اللوذتين أو عدمهما ، لا يؤثر لا على قابلية الطفل للإصابة ، ولا على
سير المرض ومضاعفاته .!
يحدث التهاب البلعوم الحاد في الأطفال بسببين :
الأول : فيروسي ، وهو الغالب ، حيث يشكل نسبة لا تقل عن 80-85% من الحالات .
والثاني : جرثومي ، ونسبته لا تزين على 15% من الحالات ، والجرثومة المعنية في الغالب هي المكورات السبحية Group A - beta-hemolytic
streptococcus.
ومن هنا فإن الصورة السريرية للمرض تختلف بحسب العامل المسبب .. فإذا كان
السبب فيروسيا : فغالبا ما تكون بداية المرض تدريجية ، على شكل
حرارة ، وتعب عام ، مع فقدان الشهية للطعام ، وغالبا ما يشكو
الطفل من ألم في منطقة الحلق .
ومن الدلائل على كون المرض فيروسي ، ترافق الإصابة مع أعراض الرشح المعروفة
. وإذا فحصنا فم الطفل في هذه المرحلة فإننا نجد احمرارا في
الغشاء المخاطي ، مع بعض التقرحات فيه. أما اللوذتان Tonsills فغالبا ما
تكبران ، أو تكونان محمرتان ، ومغطاتان بطبقة متسخة من الإفرازات .
وأما الغدد اللمفية Lymphnodes فتكبر أحيانا ، وخاصة في منطقة الرقبة ، وتكون مؤلمة بالجس .
التهاب البلعوم الفيروسي : مرض بسيط ، وذو شفاء ذاتي ، إذ غالبا ما تزول
أعراضه في غضون 24-48 ساعة ، ويندر أن يبقى لأكثر من خمسة أيام ،
كما تندر فيه المضاعفات .
وأما إذا كان السبب جرثوميا : فالأمر يختلف تماما ، فهو أولا يندر في
الأطفال دون عمر السنتين ، كما أنه قد يتظاهر بأعراض غير نموذجية ، مثل :
الصداع ، والتقيؤ ، وألم البطن ، فضلا عن الحرارة التي قد تصل
إلى 40 درجة مئوية ، وبعد ساعات قليلة من هذه البداية غير المتوقعة ، تبدأ
أعراض الحلق بالظهور ، حيث يبدأ الحلق بالتقرح ، ويكون مؤلما ، ومترافقا
مع صعوبة البلع وحتى الكلام .!
بقي السؤال الأكثر أهمية ، وهو : كيف نعالج هؤلاء الأطفال .!؟
وللإجابة نقول : بما أن أغلب حالات التهاب البلعوم الحاد هي فيروسية ، وذات
شفاء ذاتي ، فيجب على الطبيب أن لا يسرف كثيرا في استخدام المضادات
الحيوية .!!
ولكن ، كيف للطبيب الذي يعمل في المناطق الريفية مثلا ، والذي لا يمتلك إلا
سماعته الطبية لتشخيص المرض ، حيث لا زرع جرثومي ، ولا تحليلات
مصلية .
أقول : كيف للطبيب أن يفرق بين الشكل الفيروسي البسيط ، والذي لا يحتاج إلى
علاج ، وبين الشكل الجرثومي الخطير ، الذي إذا لم يعالج بصورة حازمة ،
فربما ترك في الطفل مضاعفات خطيرة مثل: روماتزم
القلب ، والتهاب الكلى ، وغيرها .!!!؟
وهنا يأتي دور الخبرة والتدريب الناجح ، بعد التوكل على الله ، فكلما كان
الطبيب حاذقا ، ومدربا ، ومتأنيا في الفحص ، كلما كان تشخيصه دقيقا. وإذا
وضع
التشخيص الدقيق ، فالعلاج سهل وبسيط .
التبول اللاإرادي عند الأطفال: كيف نفهمه؟ ونعالجه؟
التعريف بالمشكلة:
التبول اللاإرادي من أكثر الاضطرابات شيوعاً في مرحلة الطفولة، وهو عبارة
عن الانسياب التلقائي للبول ليلا أو نهارا ، أو ليلا ونهارا معاً لدى طفل
تجاوز عمره الأربع سنوات ، أي السن التي يتوقع فيها أن يتحكم الطفل بمثانته.
ويمكن أن يكون التبول أوليا Primary ، بحيث يظهر في عدم قدرة الطفل منذ
ولادته وحتى سن متأخرة على ضبط عملية التبول. أو يكون التبول ثانوياً
Secondary ، بحيث يعود الطفل إلى التبول ثانية بعد أن يكون قد
تحكم بمثانته لفترة لا تقل عن سنة. وفى بعض الأحيان يترافق التبول
اللاإرادي بالتبرز اللاإرادي أيضا ، ولكن نطمئن الوالدين .. فلابد أن يكون
هناك علاج
لهذه المشكلة .. ولكن لابد أن نتعرف أولا على الأسباب
المؤدية لهذه المشكلة.
ما هي أسباب التبول اللاإرادي عند الأطفال ؟
هناك عوامل نفسية واجتماعية وتربوية وفيزيولوجية مرتبطة بهذه المشكلة لدى الأطفال كالتالي :
* العوامل النفسية والاجتماعية والتربوية :
- الإهمال في تدريب الطفل على استخدام المرحاض لكي تتكون لديه عادة التحكم في البول.
- التدريب المبكر على عملية التحكم مما يسبب قلقا لدى الطفل.
- استخدام القسوة والضرب من قبل الوالدين.
- التفكك الأسرى مثل الطلاق والانفصال وتعدد الزوجات وازدحام المنزل وكثرة الشجار أمام الطفل.
- مرض الطفل ودخوله إلى المستشفى للعلاج.
- بداية دخول الطفل للمدرسة والانفصال عن الأم.
- الانتقال أو الهجرة من بلد لآخر أو من مدينة لأخرى.
- الغيرة بسبب ولادة طفل جديد في الأسرة.
- نقص الحب والحرمان العاطفي من جانب الأم.
* العوامل الفيزيولوجية :
وتتمثل العوامل الفيزيولوجية في وجود أسباب تتعلق بالنوم العميق لدى الطفل،
وعادة ما ترتبط العوامل الاجتماعية والتربوية والنفسية بالعوامل
الفيزيولوجية في أسباب التبول اللاإرادي عند الطفل.
كيفية التغلب على التبول اللاإرادي عند الطفل :
إن معاناة الطفل من هذه المشكلة تنعكس على حالته النفسية، فيصاب بالاكتئاب
والإحراج بين زملاؤه ، ويشعر بالنقص والدونية ، ويلجأ إلى الانزواء
والابتعاد عن الأنشطة الاجتماعية ، وقد يكون عرضة لسخرية
أخوته وزملاؤه فيثور بعصبية وقد يلجأ للعنف ، ومما يزيد من حالته توبيخ
الأم له وتوجيه العقاب البدني مما يزيد ذلك من استمراره في التبول.
برنامج إرشادي ونصائح للأم لمساعدة الطفل في التخلص من المشكلة :
* توفير الأجواء الهادئة فى المنزل لإبعاد التوتر عن الطفل.
* توجيه الأخوة بعدم السخرية والاستهزاء من مشكلة الطفل.
* ضرورة مراجعة الطبيب للتأكد من سلامة الجهاز البولي عند الطفل.
* ضرورة الالتزام بالهدوء والتحلي بالصبر على مواجهة هذه المشكلة، وإشعار
الطفل بالثقة في النفس وترديد عبارات الثناء والتشجيع بأنه قادر على
التغلب على هذه المشكلة.
* مساعدة الطفل على النوم ساعات كافية بالليل ، وأن ينام بالنهار ساعة واحدة فقط ، لأن ذلك يساعد في التغلب على مشكلة عمق النوم.
* من الضروري أن يكون غذاء الطفل صحياً وخالي من التوابل الحارة أو من الموالح والسكريات.
* تشجيع الطفل على الذهاب لدورة المياه قبل النوم.
* تشجيعه على عدم تناول المشروبات الغازية والسوائل قبل النوم بثلاث ساعات على الأقل.
* توفير أغطية وملابس داخلية بقرب الطفل وتشجيعه على القيام بتبديلها بمفرده في حالة التبول حتى يشعر بمسئوليته تجاه هذه المشكلة.
* إيقاظ الطفل بعد ساعة ونصف تقريبا من نومه لقضاء حاجته ، وتكرار ذلك بعد ثلاث ساعات من نومه.
* استخدام أساليب التشجيع اللفظي مثل " أنت اليوم ممتاز لأنك لم تبلل فراشك".
* نطلب من الطفل ونساعده في إعداد جدول أسبوعي يسجل فيه الأيام الجافة ،
وذلك بمكافأة رمزية ( ملصق نجمة أو وجه باسم/ أو .. ) وكتابة ملاحظات
أمام الأيام المبللة.
تقدم المكافآت المادية والمعنوية والمدعمات فقط بعد نجاح أسبوع متواصل على
الأقل. وننصح الأم إذا وجدت نفسها بحاجة إلى مساعدة في علاج هذا الأمر
فلا تترددي في مراجعة أخصائي نفسي والعيادة النفسية للأطفال.
( الزكام ) أو ( النشلة )…ضيف الشتاء الثقيل !!!
ما هو الزكام أو النشلة !؟
الزكام coryza أو النشلة أو ما تعرف بالرشح ( وخطأ بالأنفلونزا flu ) ، أو
البرد العام common cold هي التهاب المجاري التنفسية العلوية
URT ، وهي أهم مرض يصيب الأطفال على الإطلاق ، حيث يتعرض الطفل إلى 3-8 إصابات سنوياً ، وهي أهم سبب طبي لغياب الأطفال عن مدارسهم ،
حيث تسبب آلاف الغيابات والانقطاعات سنوياً ، ويصرف عليها وعلى علاجها ملايين الدنانير .
متى تحصل النشلة !؟
النشلة هي مرض الشتاء والخريف ، صحيح أنه لم يثبت من الناحية العلمية أن
انخفاض الحرارة يمكن أن يقلل مقاومة الجسم ، ومن ثم زيادة حالات
النشلة ، ولكن الملاحظة العملية تكاد تحصر النشلة في الشتاء ، وخاصة في بدايته ونهايته ، أي لدى تغير الطقس .
ما هي العوامل التي تساعد على انتشار المرض !؟
هناك مجموعة عوامل منها :
* الازدحام : فكل ازدحام في المدارس والبيوت والمستشفيات ورياض الأطفال وحتى عيادات الأطباء
( وخاصة إذا طالت مدة الانتظار ، وكانت العيادات ضيقة وغير نظيفة وغير
مهواة ) يزيد من نسبة انتقال المرض من طفل مريض أو من أحد مرافقيه إلى
طفل آخر أو أكثر .
* الفقر وسوء التغذية : وما يرافقها من نقص المناعة تعرض أجسام الأطفال للنشلة وغيرها من الأمراض.
* تلوث جو غرفة الطفل بدخان السجائر وغيره من الملوثات يزيد قابلية الطفل للإصابة .
* عوامل نفسية ومعنوية أخرى : مثل الصدمات النفسية للأطفال يمكن أن تزيد قابليتهم لهذا المرض وغيره.
ما هي أسباب النشلة !؟
النشلة هي مرض فيروسي أصلاً ، وهناك أكثر من مائتي فيروس يمكن أن تسبب المرض ، ولكل فيروس عشرات الزمر الفيروسية المنبثقة عنه ، ومن
هنا كانت الصعوبة في إيجاد لقاحات لكل هذا الكم الهائل من الفيروسات .
هل النشلة مرض معدٍ !؟
الجواب نعم طبعاً ، فهي شديدة العدوى وخاصة باللمس المباشر .
ما هي طرق العدوى وانتقال المرض ؟
1- التنفس : حيث ينتقل الفيروس عبر هواء الزفير من شخص مريض إلى آخر سليم ( من هنا قلنا بأن الجلوس في أماكن مزدحمة ، وخاصة إذا وجد
أشخاص مدخنون ) هي من أهم طرق انتقال المرض .
2- العطاس والسعال : حيث ينتقل الفيروس مع الرذاذ المتطاير إلى الأطفال القريبين .
3- اللمس المباشر والتقبيل : من هنا يجب منع استخدام حاجات الشخص المريض ومنع مصافحته وتقبيله .
ما هي أعراض وعلامات النشلة ؟
فترة حضانة المرض تمتد من 2-5 أيام وقد تصل إلى أسبوع ، والأعراض تختلف حسب عمر الطفل :
- ففي الأطفال الكبار مثلاً : يكون تخرش الأنف مع حكة البلعوم من أبكر
الأعراض ، وغالباً ما يتشكل إحساس لدى الطفل بأنه على وشك أن يصاب
بالمرض ، بعد ساعات يبدأ الأنف بإفراز ضائعات discharges رقيقة ، ثم يبدأ العطاس .
ولو فحصنا الطفل في هذه المرحلة لوجدنا عنده : حرارة خفيفة إلى متوسطة ، مع
تقرح الحلق ، وتهيج في ملتحمتي العينين … هذا في اليوم الأول ، أما
في اليومين الثاني والثالث ، فتتحول إفرازات الأنف إلى ثخينة وقيحية ،
ويتطور لديه صداع وإعياء وتعب عام ، ويفقد الطفل شهيته للطعام ، ويحب
الخلود
إلى الراحة ، ولا غرابة أن يشكو الطفل من سعال جاف ليلي سببه ارتداد
إفرازات الأنف إلى القصبات أثناء النوم ، ثم لا تلبث الأعراض أن تتراجع إلى
أن
تختفي في غضون 5-7 أيام .
- أما في الأطفال الصغار والرضع : فأهم عرض هو الحرارة التي قد تكون شديدة إلى حد الاختلاج أو
( الشمرة ، التشنج ) convulsion وغالباً ما يكون الطفل متهيج irritaable
وغير مرتاح restless قليل النوم والرضاعة ، والتفسير واضح جدا
فالطفل عندما يغلق أنفه بالنشلة يرفض الغذاء ويبحث عن الهواء .
ومن الأعراض المهمة في الأطفال الصغار التقيؤ الذي يلي السعال أحيانا ، حيث يتخلص الطفل من الإفرازات التي كان قد ابتلعها .
هل هناك مضاعفات للنشلة !؟
أغلب حالات النشلة تنتهي بدون مخاطر عند الأطفال الأصحاء الذين ترعاهم
أمهات واعيات ، أما الأطفال قليلي التغذية والمناعة والعناية الصحية فلا
غرابة أن تتطور حالاتهم إلى إحدى المضاعفات المعروفة ، مثل: التهاب الأذن
الوسطى ، وذات الرئة والقصبات ، وربما الربو القصبي ، وبدرجة أقل
التهاب الجيوب الأنفية.
هل هناك من علاج للنشلة !؟
من المؤكد أن الأهل يطالبون الطبيب بإجراء سريع لوقف معاناتهم هم قبل
معاناة أطفالهم المرضى ، وغالبا ما يفصحون عن رغبتهم في وصف الأدوية ،
هذا إذا لم يكونوا قد وصفوها بأنفسهم وجلبوها معهم إلى الطبيب من الصيدلية
المجاورة لمنزلهم ، أو من بقايا الأدوية الموجودة في ثلاجتهم ، فلقد أحصى
الأطباء أكثر من ثمانمائة مادة دوائية ، كانت قد استخدمت في أرجاء المعمورة لعلاج هذه الحالة البسيطة .!!!
لكن هل هذا هو التصرف الصحيح والسليم من قبل الأهل !؟
وإذا كان الجواب لا ، وهو كذلك بالطبع ، فما هو دور الأهل بالتحديد !؟
إن دور الأهل الأساسي هو في منع حصول المرض أصلا ،
(( درهم وقاية خيرُ من قنطار علاج )) ، وذلك بالاعتناء بصحة الطفل وتغذيته ،
وعدم التواجد في الأماكن المغلقة والمزدحمة وغير النظيفة وغير الصحية
حتى لو كانت عيادة طبيب مشهور ، وأن لا يدخنوا أو يسمحوا للمدخنين بدخول
غرفته ، وأن لا يسمحوا للأهل والأصدقاء المرضى بحمله وتقبيله ، وأن لا
يتسرعوا بإعطاء الأدوية إلا باستشارة طبيب حاذق ومخلص ، فالعلم لوحده لا
يكفي ما لم يكن محصنا بمخافة الله ، وكذلك الإخلاص وحده لا يحل المشكلة
مع طبيب جاهل .!!!
وما هو دور الطبيب الحاذق المخلص !؟
أن يشخص الحالة المرضية بشكل دقيق ، وأن يصف العلاج المناسب ، الذي يحقق
النفع ولا يسبب الضرر ، مثل : الدواء المخفض للحرارة ، الذي يخفض
الحرارة ويسكن الألم ، ونؤكد هنا على تجنب استخدام أسبرين الأطفال في مثل
هذه الحالة ، لأنه قد يسبب أذية دماغية إذا تزامن مع فيروس الانفلونزا .!
ونشجع إعطاء مغلي البابونج أو الشاي الخفيف المطعم بالليمون والمحلى بالعسل
الطبيعي ، فهو سائل محقق الفائدة ، مستساغ الطعم ، ويكاد يخلو من أية
آثار ضارة .
كما نشجع إعطاء السوائل الخفيفة الدافئة ، كالشوربات وغيرها ، فهي مغذية ولطيفة ..
أما ما عدا هذا القدر المتفق عليه ، مثل إعطاء المضادات الحيوية ، ومضادات
الحساسية ، ومزيلات الاحتقان ، ومضادات السعال ، والمقويات ،
والفيتامينات ، فهذه أمور يقدرها الطبيب الحاذق المخلص ، والأصل فيها الإقلال لا الإسراف …
اضطرابات الخصية وكيس الصفن Testis and scrotum disorders
الخصية المستوقفة (الخصية المعلقة) Undescended testis
إن أول مكان تتكون فيه الخصية في الجنين هو مكان في أعلى البطن تحت
الكليتين وملتصقة بالجدار الخلفي للبطن وتلك حقيقة أشار إليها القران
الكريم
في قولة تعالى (فلينظر الإنسان مِمَّ خُلق خلق من ماء دافق يخرج من بين
الصلب والترائب) وهو وصف دقيق لمكان تكون الخصيتين الأول فالصلب هو
العمود الفقري والترائب هي أحشاء البطن وهو إعجاز أخر من إعجازات القران
الكريم الذي نزل على رسول الرحمة وخاتم المرسلين سيدنا محمد صلى
الله عليه وسلم تلك الحقيقة التي لم يستطيع العلم معرفتها ألا في القرن العشرين بعد تطور أجهزه مراقبة تخلق الجنين.
وبعد أن يكتمل تكوين الخصيتين في المكان الأول لها تبدأ في النزول والزحف
من أعلى البطن وحتى تصل إلى كيس الصفن وهو المكان النهائي لها وعاده
ما تبدأ هذه الرحلة العجيبة ابتداء من الشهر الخامس إلى السادس من عمر
الجنين وتصل إلى كيس الصفن في الأشهر الأخيرة أو قبل ولادة الجنين وهي
رحله فريدة تجعلنا نتأمل في إبداع المولى عز وجل وهي ليست مجرد رحله بسيطة
بل هي رحله معقدة تقوم فيها الخصيتين باصطحاب أوردتها وشراينها
معها إلى كيس الصفن بل ويزداد التأمل الإيماني لهذه الرحلة عندما تعرف
عزيزي القاري أن الخصيتين تتوقف لفترة من الزمن في اسفل البطن وقبل أن
تتوجه إلى كيس الصفن لأنها تكون مع موعد مع أعضاء أخرى ستصاحبها الرحلة وهذه الأعضاء هي البر بخ والأنبوب الناقل للمني .
والآن ماذا نقصد بالخصية المستوقفة؟
هي حاله غير طبيعية تحصل بنسبة 1% وفيها تفشل أو تخفق الخصيتين في إتمام الرحلة بنجاح فتتوقف في وسط أو اسفل البطن لسبب لم يعرف حتى
الآن , إلا أن هذه الحالة تحصل عند الأطفال المولودين قبل إتمام مدة الحمل
الكاملة ( تسعة اشهر) وقد تخفق الاثنتان في إكمال الرحلة أو في بعض
الحالات
تخفق خصية واحدة في النزول إلى كيس الصفن وعادة ما تكون الخصية اليمنى.
الأعراض والعلامات
بعد ولادة الطفل يكتشف الطبيب أو الأم أثناء تغسيلها لطفلها أن كيس الصفن
فارغ لا توجد به الخصيتين أو توجد به خصيه واحدة وفى بعض الحالات لا يتم
اكتشاف ذلك إلا في شهور متأخرة من عمر الطفل أما أسوء الأمور أن يتم اكتشاف
الحالة في سن البلوغ أو بعدها حيث تكون قد حصلت مضاعفات. كما أن
من أعراض الخصية المستوقفة في بعض الحالات الشعور بألم في المكان الذي استوقفت فيه الخصية.
المضاعفات
إذا لم يتم الكشف المبكر عن الخصية المستوقفة أو تأخر علاجها حتى سن البلوغ
عند الذكر فان الخصية تتعرض للتلف الأبدي فتفقد المقدرة على تكوين
النطف المنوية وبالتالي قد يصاب هذا الذكر بالعقم إذا كانت كلا خصيتيه لم
تنزل إلى كيس الصفن أما إذا كان واحدة فقط فان الأخرى بإمكانها القيام
بالوظائف الجنسية والتناسلية. وسبب تلف الخصية المستوقفة إنها وضعت في مكان
لا يتلاءم مع الحرارة المطلوبة لتكوين وحياة الأمشاج المنوية حيث أن
المولى عز وجل قد خصص كيس الصفن للخصيتين لان حرارته تكون اقل من حرارة
الجسم مثلما أشرنا سابقا وهناك خطر أخر يهدد الخصية المستوقفة
وهي احتماليه تحولها إلى سرطان الخصية. فهل حمدت الله عزيزي القاري أن سلمك
من هذه المشاكل قال تعالى (وآتاكم من كل ما سألتموه و إن تعدوا
نعمة الله لا تحصوها ) إبراهيم / 34
العلاج
أن أهم أمر في العلاج يكون بالتشخيص الأكيد للمشكلة ذلك أن في بعض الأطفال
قد تصعد الخصية من كيس الصفن ثم تنزل ويحصل هذا أما أثناء القيام
والجلوس أو عند تعرض الطفل لطقس بارد أو إثارته أو ممارسته نشاطا كبيرا
وتكون كل هذه الحالات مؤقتة وبسيطة إذ بالإمكان إنزال الخصية في حمام
ماؤه دافئ. أما إذا تم التأكد من تشخيص الخصية المستوقفة فانه يعطى للطفل
هرمونات ذكريه قبل سن السادسة ويكون ذلك عاده فيما حول سن الرابعة
وكلما كان مبكرا كان أفضل حيث تستطيع هذه الهرمونات بأذن الله حل المشكلة
في حوالي عشرين في المائة من الحالات ، وأما إذا لم تنجح الهرمونات
فيتم العلاج بعمليه جراحية. وقد تنزل الخصية المستوقفة من تلقاء نفسها
أثناء البلوغ سن 13-14 نتيجة لبداية إفراز الهرمونات الذكرية لكن تكون قد
أتلفت كما يبقى خطر تحولها إلى سرطان ممكن.
فحص الطفل بعد الولادة مهم
تعتبر الولادة في المستشفى من انسب الأماكن للولادة الصحية حيث يقوم الطبيب
بفحص كامل للطفل لتشخيص أي عيوب خلقية ومتابعة صحة الطفل مع
الأسرة كما أن على الأب والأم أن يكونا اكثر وعيا لمتابعة صحة طفلهما ،
فأثناء غسل الأم لطفلها عليها أن تتحسس بلين ورفق كيس الصفن لطفلها الذكر
لترى هل الخصيتين موجودة أم لا وافضل طريقه هي أولا جعل كيس الصفن أن يرتخي
وذلك بوضع الطفل في حمام دافئ ثم تبدأ بتحسس كل خصية على حده
وهي عبارة عن جسم صغير كروي مثل حبه العنب وهما اثنتان واحدة في اليمين
والأخرى في اليسار فإذا لاحظت الأم أو شكت في عدم وجودهما أو عدم
وجود واحدة منها فعليها أن تقوم بزيارة إلى اقرب طبيب للتأكد من هذا الأمر.
مرض لين العظام Rickets
في منتصف القرن السابع عشر لاحظ العالمان ويسلر وجليسون أن أعدادا متزايدة من الأطفال المهاجرين من الريف إلى
المدن وممن يعيشون في أكواخ مظلمة قد أصيبوا بمرض مدمر للعظام ومع الثورة
الصناعية في أوروبا وأمريكا الشمالية في القرن التاسع عشر حدثت
زيادة درامية في معدلات الإصابة
بذلك المرض ولاحظ العالم ليرين أن 99% من هؤلاء الأطفال المصابين بالمرض
يعيشون في مناطق المدينة المزدحمة والفقيرة وفي عام 1919 جاءت
أول دراسة علمية للعالم بالم لتؤكد علاقة مرض لين العظام بنقص التعرض لضوء
الشمس ثم توصل العلماء هيس وانجر وميلا نوتي في عام 1922 إلى
علاقة مرض لين العظام بنقص فيتامين دD .
لقد أصبح هذا المرض نادرا تماما في الدولة الأوروبية وأمريكا خلال العشرين
عاما الخيرة نظرا لإدراك السكان بسبل الوقاية من المرض , كذلك تعزيز
الألبان الاصطناعية بفيتامين د في نفس الوقت أصبح المرض منتشرا بصورة كبيرة
في بعض الدول التي تعتمد الأمهات فيها على الرضاعة الطبيعية
ويفتقرن إلى التعرض لأشعة الشمس بصورة كافية بل إن البعض قد ربط بين ارتفاع
معدلات الإصابة بالمرض في الأطفال بالدول الإسلامية وبين الالتزام
الديني والتقاليد الاجتماعية التي تلزم الأمهات بالزي المحتشم كما يؤكد
الدكتور بيير جيرسي (1988) . وتلك حقيقة إحصائية منقوصة أو حق يراد بها
باطل .
إننا في العالم العربي نعاني من انتشار ذلك المرض في بعض المناطق والتي
حباها الله بشمس ساطعة ومستويات معيشية راقية ومن المفترض عدم وجود
المرض بتاتا وهنا تأتي أهمية الوعي الصحي وبالإمكان وبكل يسر المحافظة على
تقاليدنا الإسلامية السمحاء واعتماد الرضاعة الطبيعية لأطفالنا في آن
واحد مع حماية الأبناء من الإصابة بهذا المرض .
الشمس نعمة من الخالق
عندما تخترق أشعة الشمس المجال المحيط بالأرض فان طبقة الأزون تمتص الأشعة
عالية الطاقة والتي من الممكن أن تضر أو تدمر الحياة على كوكبنا
بينما تنفذ باقي الحزمة الإشعاعية للشمس حيث ينعكس 10% منها وتمتص الأرض
النسبة الباقية . إن أشعة الشمس تحتوي على الأشعة فوق البنفسجية
Ultr***olet B Photon والتي تؤثر على الطبقة السطحية وتحت السطحية لجلد الإنسان لتولد فيتامين د3 أو D3 وذلك بمساعدة بروتينات خاصة
وعادة ما تتم تلك العملية خلال مدة 1.5-2 يوم من تعرض الإنسان للشمس ،
وكلما ازداد الإنسان عمرا كلما قلت مقدرة جسمه على توليد هذا الفيتامين .
وتلعب بعض العوامل الجغرافية مثل زاوية دوران الأرض حول الشمس أو الفصول أو موقع الدولة دورا هاما في كمية
الأشعة فوق البنفسجية التي يتعرض لها السكان بتلك الدول وهو نظام يعرف علميا بنظام Solar Zenith Angle .
أهمية فيتامين د
إن فيتامين د3 المولد من جلد الإنسان أو المتوفر من مصادر غذائية عادة ما
يمر بدورة حيوية في الجسم تلعب فيها الأمعاء والكبد والكليتين دورا مميزا
لإنتاج مركب خاص من هذا الفيتامين يؤثر بصورة رئيسية على الصحة والكفاءة
الوظيفية للعظام والأسنان والعضلات ويمكن تحديد أهمية فيتامين د3 في
وظيفتين هما :
1- يلعب دورا رئيسيا تنظيم مستوى أملاح الكالسيوم والفسفور في الدم وهي
المعادن الرئيسية المكونة للعظام . يتم تنظيم مستوى هذه الأملاح في الدم عن
طريق عمل فيتامين د على زيادة امتصاصها في من المواد الغذائية المهضومة بالأمعاء الدقيقة وتقليل إفرازها مع البول .
2- يعمل على ترسيب الكالسيوم في العظام والأسنان . وبهذا يعمل على بناء
العظام من خلال تحويل الأجزاء الغضروفية اللينة إلى أجزاء عظمية صلبة مما
يسمح ببناء الهيكل العظمي
الغنية بفيتامين د
أهم مصادر الطبيعية لفيتامين ( د ) هو تصنيعه من الكولسترول في الجلد بعض تعرضه لأشعة الشمس فوق البنفسجية . وهناك مجموعة من المواد
الغذائية الغنية بفيتامين ( د ) أهمها الحليب ومشتقاته كاللبن والجبن
والقشدة والزبدة ويوجد أيضا في البيض وزيت السمك والكبد وأطعمة أخرى متعددة
.
ولكن المصادر الرئيسية لتزويد الجنين والطفل الرضيع بفيتامين ( د ) يمكن تلخيصها بالتالي:
1- مخزون الأم الحامل أو المرضع من فيتامين د .
2- محتوى حليب الأم المرضع من الفيتامين وهذا يرتبط ارتباطا مباشرا بمخزون جسمها من فيتامين د.
3- التوليد الذاتي لفيتامين د من جلد الطفل وهي عملية ترتبط مباشرة بمدى كفاية تعرضه لأشعة الشمس .
4- المصادر الغذائية والتي عادة ما لا يعتمد عليها في هذه المرحلة العمرية كمصدر لفيتامين د .
إن السبب الرئيسي لنقص فيتامين ( د ) هو قلة التعرض لأشعة الشمس بالإضافة
إلى قلة تناول الأغذية التي تحتوي على هذا الفيتامين . ويتعرض
الأشخاص ذو البشرة الداكنة لنقص فيتامين ( د ) أكثر من غيرهم لاحتياج
البشرة لامتصاص كمية أكبر من أشعة الشمس لتكوين الفيتامين . كما يزداد
شيوع المرض في المناطق الباردة الغير مشمسة ويتعرض الأطفال الخدج لأعراض
مبكرة لأن الجزء الأكبر من تكوين عظام الجنين يتم في المرحلة
الأخيرة من الحمل و لازدياد حاجتهم للتعويض نتيجة لسرعة النمو .
وهناك أسباب أخرى لمرض لين العظام نتيجة لخلل في وظيفة فيتامين ( د ) أو
تصنيعه , منها أمراض الكبد أو الكلى المزمنة وحالات الإسهال المزمنة
حالات خلل الامتصاص من الأمعاء الدقيقة , واستخدام بعض الأدوية لفترات
طويلة كبعض الأدوية المستخدمة لعلاج حالات الصرع , وهرمون الغدة الجار
الدرقية يساعد على تصنيع فيتامين ( د ) وقلة نشاط هذا الهرمون سبب رئيسي
لنقص أملاح الكالسيوم , وهناك أمراض وراثية تؤثر على الكلى حيث ينتج
عنها نقص نشاط الأنزيمات اللازمة لعمل فيتامين ( د ) أو عدم استطاعة الكلى على حفظ أملاح الفوسفات في الجسم .
آثار نقص فيتامين د الفسيولوجية والمرضية
إن نقص فيتامين د يؤدي بالنهاية إلى نقص في كالسيوم الدم وهذا بدوره يثير نشاط متزايد للغدد الجاردرقية والتي تفرز
هرمونا يذيب كالسيوم العظام
ويحوله إلى الدم وهكذا يختل التكلس الطبيعي للعظام وخاصة في مناطق النمو
الرئيسية مما يؤدي إلى ليونتها وهشاشتها وتشوه أشكالها بالإضافة إلى
الآثار الجانبية المترتبة على نقص الكالسيوم في وظائف العضلات والقلب والجهاز التنفسي والدم .
إذن فنقص فيتامين ( د ) يؤدي إلى إصابة الأطفال بمرض لين العظام Rickets بينما يؤدي إلى إصابة الكبار بمرض نخر العظام Osteomalacia
وننوه هنا لخطأ الاعتقاد السائد بأن تناول الكالسيوم بكثرة من شأنه الحماية
من الإصابة بتلك الأمراض بل إن ذلك قد يؤدي إلى مزيد من المخاطر الصحية .
إن الجنين عادة ما يحصل على احتياجاته من فيتامين د من الأم الحامل عبر
المشيمة حتى مع انخفاض أو نقص مخزون الأم من هذا الفيتامين غير أن ذلك
يصبح متعذرا بالطبع في حالات النقص الشديد بمخزون الأم .
يزداد مرض لين العظام شيوعا في السنة الأولى والثانية من عمر الطفل وتظهر
الأعراض بعد نقص فيتامين ( د ) لعدة أشهر . وتزداد شدة أعراض المرض
مع تأخر علاج الحالة أو حسب مصاحبته لمسببات مرضية أخرى , وأهم أعراض المرض كما يلي :
1- الرأس : رخاوة في المناطق المجاورة لمفاصل الجمجمة واستمرار اتساع منطقة
اليافوخ مع ازدياد حجم الرأس وبروز الجبهة وتغير شكله الدائري ,
وتأخر أو عد ظهور الأسنان .
2- الصدر : ظهور نتوءات على شكل مسبحة في أطراف الأضلاع في منطقة اتصالها
بعظمة القفص مع بروز عظام الصدر إلى الأمام لتعطي شكلا شبيها
بصدور الطيور ووجود تقعر في الجزء السفلي من الأضلاع على امتداد ارتباط الحاجز بجدار الصدر من الداخل .
3- العمود الفقري : قد يتعرض العمود الفقري إلى انحناءات جانبية أو أمامية غير طبيعية .
4- الحوض : يتأخر نمو عظام الحوض مع حدوث تشوهات متنوعة .
5- الأطراف : تتضخم نهايات عظام الأطراف حول الرسغ و الكاحل مع وجود
انحناءات في العظام الطويلة للأطراف العلوية والسفلية تظهر بشكل أوضح
في تقوس السيقان أو تلامس الركبتين وقد تؤدي هذه التشوهات في العمود الفقري والأطراف السفلية إلى قصر القامة .
6- الأربطة : تتعرض أربطة المفاصل إلى ارتخاءات و ليونة .
7- العضلات : يؤدي هذا المرض إلى تأخر نمو العضلات وضعف عام يؤديان إلى
تأخر النمو العضلي لدى الطفل بحيث يتأخر الطفل في الزحف والحبو
والجلوس والوقوف والمشي , كما يؤكد نقص أملاح الكالسيوم إلى تقلصات عضلية وحالات تشنج متكررة .
8- أعراض أخرى : نتيجة سوء التغذية تصاحب المرض أعراض أخرى كفقر الدم أو
أمراض نقص الفيتامينات أو المواد الغذائية الأخرى كما تزداد نسبة
الإصابة بالأمراض الصدرية .
ضعف العضلات ، بروز الجبهة ، تضخم نهايات العظام ، أورام عظمية غضروفية ، تقوس وتشوه بالعظام ..
كلها أعراض لمرض لين العظام
بعض المؤثرات البيئية والاجتماعية المرتبطة بانتشار مرض لين العظام
1- السكن : تزداد معدلات الإصابة بالمرض لدى قاطني الشقق السكنية الضيقة أو المنازل التي تفتقر للتعرض الكافي
لأشعة الشمس المباشرة بينما تقل معدلات الإصابة بحدة بين سكان الريف وقاطني
المنازل الرحبة الجيدة التعرض للشمس وخاصة مع وجود حدائق توفر
للأطفال فرصة اللعب واللهو في الهواء الطلق .
ولقد أثبتت الأبحاث أن نفاذ الأشعة فوق البنفسجية يقل كثيرا فوق المدن
المزدحمة أو ما يطلق عليه نظرية المظلة الحضرية Urban Umbrella ولعل
ذلك يفسر تسمية المرض بعلة الغابات الإسمنتية أو كما سماه العالم بارك في عام 1923 بمرض الحياة بعيدا عن الطبيعة
2- لف الطفل الرضيع (المهاد) : وهي عادة تراثية ليس هناك ما يدعمها طبيا وليس لها فوائد صحية محددة لكنها تحرم
الطفل في شهوره الأولى من التعرض لأشعة الشمس بصورة كافية .
3- العادات الغذائية : ينتهج بعض السكان نظم غذائية غير صحية تعتمد على
النشويات والبروتينات الحيوانية ولا توفر موارد كافية لفيتامين د
والكالسيوم
والفيتامينات والمعادن الضرورية ويؤدي ذلك بالضرورة إلى نقص في معدلات
فيتامين د بأجسامهم خاصة النساء واللاتي تزداد معاناتهم مع الحمل المتعدد
والمتلاحق والذي يستنزف مخزون أجسامهن من فيتامين د وأيضا من كثير من العناصر الحيوية الأخرى .
الوقاية من مرض لين العظام
1- في منطقة الشرق الأوسط وشمال أفريقيا بشمسها الساطعة لدينا أكثر الطرق فعالية وتأثيرا في الوقاية من مرض لين
العظام .. علينا الاهتمام بتعريض
أجسامنا وأولادنا للشمس المباشرة صباحا وعصرا وهي فترات تسقط فيها أشعة
الشمس بصورة مائلة إلى الأرض وينصح بتفادي فترات القيظ حيث تسقط
الأشعة عمودية على الأرض , هناك نظريات علمية تؤكد أن تعرض الوجه والذراعين
لمدة 15 دقيقة ولثلاث مرات في الأسبوع توفر للجسم مخزونا كافيا
من فيتامين د غير أن نظريات طبية أكثر تحفظا تقدر بان تعريض الجسم لساعة
يوميا هو خير وقاية من هذا المرض .ومن اليسير أن نحافظ على تقاليدنا
الإسلامية واحتشام نسائنا وفي الوقت نفسه نتيح لهن فرصة التعرض لأشعة الشمس
في أماكن توفر الخصوصية بالمنزل أو فوق سطحه ويجب تفعيل دور
الحديقة المنزلية أو الحدائق العامة ومناطق البر بهدف إتاحة أفضل ظروف التعرض لأشعة الشمس لكافة أفراد العائلة .
2- إن التغذية تلعب دورا هاما في توفير مصادر غنية بفيتامين د كالأسماك
وزيت كبد الحوت والألبان الطازجة المبسترة والمعززة بفيتامين د والزبدة
والأجبان وتمثل هذه المصادر خاصة للأطفال والأمهات الحوامل والمرضعات كذلك
لكبار السن ويجب التمسك بالرضاعة الطبيعية للطفل نظرا لفوائدها
المتعددة بشرط حرص الأم على التغذية الصحية السليمة وننصح بوجه عام بتنظيم
الإنجاب وإتاحة فترات بين الوضع والحمل الآخر ليتسنى لجسم الأم
تكوين مخزون مناسب من العناصر الغذائية المختلفة .
3- إن التجربة المأساوية للمدن المزدحمة والتي تحولت إلى غابات إسمنتية من
البنايات الشاهقة المتجاورة لابد وأن تدفعنا إلى التفكير بروية عند تخطيط
امتدادنا العمراني وتصميم منزلنا بهدف توازن افضل مع الطبيعة ووسط بيئي
يوفر لكافة أفراد الأسرة الاستفادة من أشعة الشمس والهواء الطلق .
4- إن جرعة وقائية من فيتامين د تقدر بحوالي 400 وحدة دولية يوميا توفر
وقاية مناسبة للطفل غير أن ذلك بالقطع يخضع لتقدير الطبيب الأخصائي والذي
حتما سيقدم العون المناسب للأم وطفلها سواء للوقاية أو لتشخيص المرض وعلاجه
وننصح كل أم بضرورة الحرص على استشارة أخصائي التغذية سواء
أثناء الحمل أو إرضاع الطفل حيث أن ذلك يوفر لها فرصة جيدة للوقاية من هذا المرض .













